Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na różnych częściach ciała, od dłoni i stóp po okolice intymne. Ich powstawanie jest ściśle związane z infekcją wirusową, a dokładniej z wirusem brodawczaka ludzkiego (HPV – Human Papillomavirus). Wirus ten jest bardzo rozpowszechniony, istnieje ponad sto jego typów, a każdy z nich może wywoływać specyficzne rodzaje kurzajek. Zrozumienie mechanizmu powstawania tych zmian jest kluczowe nie tylko dla skutecznego leczenia, ale przede wszystkim dla profilaktyki i unikania dalszego rozprzestrzeniania się infekcji. Wirus HPV atakuje komórki naskórka, powodując ich nadmierny rozrost i charakterystyczne zmiany, które potocznie nazywamy kurzajkami. Choć zazwyczaj niegroźne, mogą być uciążliwe, bolesne i stanowić problem estetyczny, a w niektórych przypadkach wiązać się z ryzykiem rozwoju nowotworów, zwłaszcza w przypadku wirusów przenoszonych drogą płciową.
Zakażenie HPV może nastąpić poprzez bezpośredni kontakt ze skórą osoby zainfekowanej, a także poprzez kontakt z przedmiotami, na których wirus się znajduje. Wirus wnika do organizmu przez mikrourazy naskórka, które mogą być niewidoczne gołym okiem. Okres inkubacji wirusa jest zmienny i może trwać od kilku tygodni do nawet kilku miesięcy, co oznacza, że osoba zainfekowana może nie zdawać sobie sprawy z obecności wirusa przez długi czas. Warto podkreślić, że układ odpornościowy większości osób jest w stanie samodzielnie zwalczyć infekcję HPV, jednak u niektórych osób, zwłaszcza z osłabioną odpornością, wirus może przetrwać i prowadzić do rozwoju brodawek. Zrozumienie tych podstawowych mechanizmów to pierwszy krok do skutecznej walki z kurzajkami i zapobiegania ich nawrotom.
Główne przyczyny powstawania kurzajek na skórze
Główną i niezaprzeczalną przyczyną pojawiania się kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Ten powszechny wirus atakuje komórki naskórka, prowadząc do ich niekontrolowanego wzrostu i tworzenia charakterystycznych, nierównych narośli. Istnieje wiele typów wirusa HPV, a różne typy preferują różne obszary ciała i wywołują różne rodzaje brodawek. Na przykład, typy HPV-1 i HPV-4 często odpowiadają za brodawki podeszwowe, czyli te, które lokalizują się na stopach, podczas gdy typy HPV-2 i HPV-3 są częściej związane z brodawkami zwykłymi występującymi na dłoniach i palcach. Z kolei typy HPV-6 i HPV-11 są odpowiedzialne za większość brodawek płciowych (kłykcin kończystych), choć mogą pojawiać się również w innych miejscach.
Transmisja wirusa następuje głównie poprzez bezpośredni kontakt skóra do skóry. Może to być kontakt z osobą zakażoną, u której brodawki są widoczne, ale również z osobą, która jest nosicielem wirusa, ale nie wykazuje żadnych objawów. Ponadto, wirus może przenosić się pośrednio, przez kontakt z zakażonymi przedmiotami lub powierzchniami, takimi jak ręczniki, obuwie, podłogi w miejscach publicznych (szczególnie wilgotnych, jak baseny czy szatnie), a także narzędzia używane do pielęgnacji stóp czy paznokci. Wirus HPV wnika do organizmu przez drobne skaleczenia, otarcia, pęknięcia skóry czy uszkodzenia naskórka, które mogą być niewidoczne gołym okiem. Dlatego też osoby z problemami skórnymi, takimi jak egzema czy łuszczyca, mogą być bardziej podatne na infekcję.
Czynniki sprzyjające rozwojowi kurzajek obejmują także osłabienie układu odpornościowego. Organizm, który nie jest w stanie skutecznie walczyć z wirusem, staje się bardziej podatny na jego namnażanie i tworzenie brodawek. Do osłabienia odporności mogą przyczynić się różne czynniki, takie jak przewlekły stres, niedobory żywieniowe, niektóre choroby autoimmunologiczne, a także przyjmowanie leków immunosupresyjnych po przeszczepach. Długotrwałe stosowanie kortykosteroidów miejscowych może również osłabić lokalną odporność skóry, ułatwiając wirusowi penetrację i rozwój.
Jak wirus HPV powoduje powstawanie kurzajek?
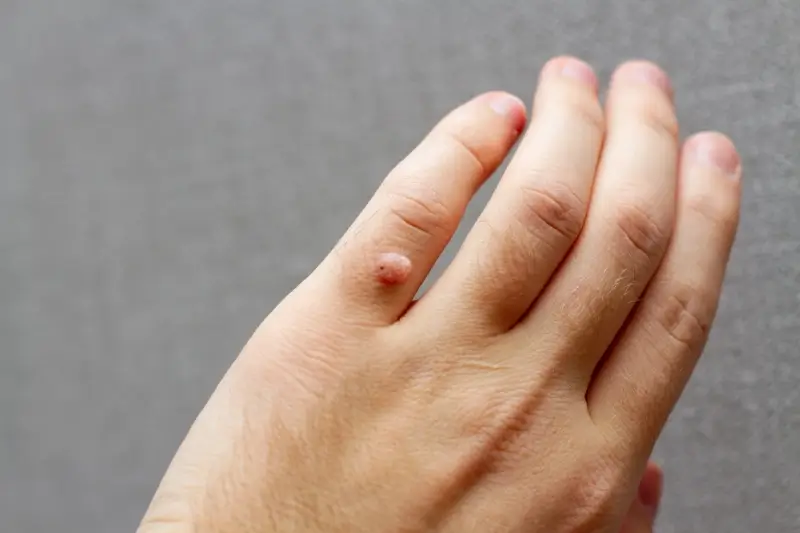
Wirus HPV powoduje zaburzenia w normalnych procesach różnicowania i dojrzewania komórek naskórka. Zamiast stopniowo przesuwać się ku powierzchni skóry i ulegać złuszczeniu, zainfekowane komórki zaczynają gwałtownie się mnożyć. Prowadzi to do powstania widocznych zmian, które znamy jako brodawki. Charakterystyczny, nierówny wygląd kurzajek wynika z nieregularnego wzrostu tych komórek, a także z obecności drobnych naczyń krwionośnych, które wirus stymuluje w obrębie zmiany. W niektórych przypadkach, na przykład w brodawkach podeszwowych, ciśnienie wywierane przez chód może powodować wrastanie brodawki do wewnątrz, co prowadzi do bólu i trudności w chodzeniu.
Warto również wspomnieć, że niektóre typy HPV mogą powodować zmiany łagodniejsze, inne zaś mają potencjał onkogenny. W przypadku tych ostatnich, wirus może wpływać na geny odpowiedzialne za cykl komórkowy i apoptozę (programowaną śmierć komórki), co zwiększa ryzyko transformacji nowotworowej. Chociaż większość kurzajek jest łagodna i samoistnie ustępuje, przypadki związane z onkogennymi typami HPV wymagają szczególnej uwagi i monitorowania. Zrozumienie tego procesu pozwala docenić znaczenie profilaktyki i szybkiego reagowania na pojawienie się niepokojących zmian skórnych.
Co sprzyja powstawaniu kurzajek u dzieci i dorosłych?
Powstawaniu kurzajek, zarówno u dzieci, jak i u dorosłych, sprzyja szereg czynników, z których najważniejszym jest osłabienie bariery ochronnej skóry oraz obniżona odporność organizmu. Dzieci są szczególnie narażone ze względu na ich naturalną skłonność do eksplorowania otoczenia i częstszy kontakt z potencjalnymi źródłami zakażenia, a także z uwagi na ich jeszcze w pełni nieukształtowany układ odpornościowy. Mikrouszkodzenia skóry, takie jak zadrapania, ukąszenia owadów czy otarcia, stanowią „wrota” dla wirusa HPV. W przypadku dzieci, częste zabawy na placach zabaw, w piaskownicach czy na basenach, gdzie kontakt z wirusem jest bardziej prawdopodobny, zwiększają ryzyko infekcji.
U dorosłych czynniki ryzyka są podobne, choć mogą dochodzić do nich inne elementy. Osoby pracujące w zawodach wymagających stałego kontaktu z wodą (np. fryzjerzy, pracownicy gastronomii) mogą mieć bardziej narażoną skórę dłoni. Niewłaściwa higiena osobista, zwłaszcza w miejscach publicznych, takich jak siłownie, baseny czy sauny, również zwiększa ryzyko zakażenia. Noszenie obcisłego, nieprzewiewnego obuwia, szczególnie w połączeniu z nadmierną potliwością stóp, tworzy wilgotne i ciepłe środowisko sprzyjające namnażaniu wirusa i rozwojowi brodawek podeszwowych. Wilgoć generalnie sprzyja przetrwaniu wirusa HPV na powierzchniach.
Istotnym czynnikiem jest również ogólny stan zdrowia i poziom odporności. Osoby z chorobami przewlekłymi, przyjmujące leki immunosupresyjne (np. po przeszczepach narządów), cierpiące na choroby autoimmunologiczne, a także osoby starsze, mają często osłabiony układ odpornościowy, co czyni je bardziej podatnymi na infekcje HPV i rozwój brodawek. Długotrwały stres, niedobory witamin i minerałów, a także niezdrowy tryb życia, mogą negatywnie wpływać na funkcjonowanie układu immunologicznego. Nawet drobne nawroty opryszczki czy innych infekcji wirusowych mogą świadczyć o pewnym obniżeniu odporności, co może sprzyjać pojawieniu się kurzajek.
W jaki sposób można zarazić się kurzajkami od innej osoby?
Zakażenie kurzajkami następuje głównie poprzez bezpośredni kontakt z wirusem HPV, który przenosi się ze skóry osoby zainfekowanej na skórę innej osoby. Kontakt ten może być bardzo łatwy i często niezauważalny. Najczęściej do zakażenia dochodzi w sytuacjach, gdy skóra jest uszkodzona, na przykład przez drobne skaleczenia, zadrapania, otarcia, pęknięcia czy ukąszenia owadów. Wirus HPV znajduje w takich miejscach idealne „wrota” do wniknięcia do naskórka i rozpoczęcia swojej aktywności.
Bezpośredni kontakt skóra do skóry jest najbardziej powszechną drogą transmisji. Obejmuje to przytulanie się, podawanie ręki osobie z kurzajkami, a także czynności takie jak wspólne korzystanie z ręczników, pościeli czy odzieży. Warto pamiętać, że nawet osoba, która nie ma widocznych kurzajek, może być nosicielem wirusa i potencjalnie zarażać innych. Okres inkubacji wirusa może być długi, trwając od kilku tygodni do kilku miesięcy, co oznacza, że osoba zakażona może nie być świadoma swojej infekcji przez długi czas.
Zakażenie może również nastąpić pośrednio, poprzez kontakt z powierzchniami i przedmiotami, na których wirus HPV może przetrwać. Miejsca publiczne o podwyższonej wilgotności, takie jak baseny, sauny, łaźnie, prysznice na siłowniach czy szatnie, są szczególnie sprzyjającym środowiskiem dla wirusa. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko zakażenia. Dotyczy to również wspólnego korzystania z dywaników łazienkowych, przyborów do pielęgnacji stóp (np. cążków, pilników), a nawet klamek w toaletach publicznych, jeśli wirus znalazł się tam wcześniej.
Szczególną uwagę należy zwrócić na miejsca, gdzie często dochodzi do uszkodzeń skóry, np. podczas golenia czy depilacji. Wirus może być przenoszony na narzędziach, jeśli nie są one odpowiednio sterylizowane. Istnieje również możliwość autoinokulacji, czyli przeniesienia wirusa z jednej części ciała na inną. Na przykład, drapanie kurzajki na dłoni i dotykanie następnie innej części skóry może doprowadzić do powstania nowych zmian. Dlatego tak ważne jest unikanie drapania i manipulowania przy brodawkach.
Jakie są najbardziej narażone miejsca na ciele na kurzajki?
Kurzajki mogą pojawić się niemal na każdej części ciała, jednak pewne obszary są bardziej narażone na infekcję wirusem HPV ze względu na ich specyfikę i kontakt z otoczeniem. Najczęściej spotykane lokalizacje to dłonie i stopy, gdzie skóra jest często narażona na mikrourazy i kontakt z różnymi powierzchniami. Na dłoniach często pojawiają się kurzajki zwykłe, które charakteryzują się szorstką, brodawkowatą powierzchnią i mogą występować pojedynczo lub w skupiskach. Na stopach z kolei dominują kurzajki podeszwowe, które ze względu na nacisk podczas chodzenia często wrastają do wnętrza skóry, powodując ból i dyskomfort, a ich powierzchnia bywa pokryta drobnymi czarnymi punkcikami, będącymi zakrzepłymi naczynkami krwionośnymi.
Innym obszarem zwiększonego ryzyka są okolice paznokci, zarówno na dłoniach, jak i na stopach. Tutaj mogą powstawać brodawki okołopaznokciowe, które często są trudne do odróżnienia od stanów zapalnych czy innych zmian skórnych. Mogą być one bolesne i trudne w leczeniu, a ich obecność często wiąże się z nawykami takimi jak obgryzanie paznokci czy skubanie skórek, co stwarza dodatkowe mikrouszkodzenia naskórka.
Twarz, zwłaszcza okolice nosa, ust i brody, również może być miejscem powstawania kurzajek, głównie brodawek płaskich. Te zmiany są zazwyczaj mniejsze, płaskie i często mają kolor skóry, co sprawia, że są mniej widoczne, ale mogą być bardzo liczne i trudne do usunięcia. Dzieci są szczególnie podatne na tego typu brodawki, często pojawiają się one po otarciach czy skaleczeniach na twarzy.
Wreszcie, okolice narządów płciowych i odbytu są narażone na zakażenie wirusami HPV przenoszonymi drogą płciową, które prowadzą do powstania kłykcin kończystych. Są to zazwyczaj zmiany o wyglądzie kalafiora, pojedyncze lub mnogie. Należy pamiętać, że niektóre typy wirusa HPV odpowiedzialne za te brodawki mają potencjał onkogenny i mogą zwiększać ryzyko rozwoju raka szyjki macicy, prącia czy odbytu, dlatego wczesna diagnostyka i leczenie są niezwykle ważne w tych przypadkach.
Jak chronić siebie i innych przed zakażeniem wirusem HPV?
Ochrona przed zakażeniem wirusem HPV, który jest przyczyną kurzajek, opiera się na kilku kluczowych zasadach, mających na celu unikanie kontaktu z wirusem oraz wzmacnianie naturalnych mechanizmów obronnych organizmu. Najważniejszą metodą profilaktyki, zwłaszcza w kontekście zapobiegania brodawkom płciowym i ich potencjalnym konsekwencjom onkologicznym, jest szczepienie przeciwko HPV. Dostępne są szczepionki, które chronią przed najczęściej występującymi i najbardziej niebezpiecznymi typami wirusa, zalecane zarówno dziewczętom, jak i chłopcom przed rozpoczęciem aktywności seksualnej. Choć szczepienia nie chronią przed wszystkimi typami wirusa, znacząco redukują ryzyko infekcji i rozwoju związanych z nimi chorób.
W przypadku brodawek skórnych, kluczowe jest unikanie bezpośredniego kontaktu z istniejącymi zmianami. Oznacza to, że nie należy dotykać własnych lub cudzych kurzajek, a jeśli już do tego dojdzie, należy natychmiast umyć ręce. Szczególną ostrożność należy zachować w miejscach publicznych, takich jak baseny, siłownie, sauny czy wspólne prysznice. Zaleca się noszenie obuwia ochronnego w takich miejscach, aby uniknąć kontaktu stóp z zakażonymi powierzchniami. W domu warto dbać o higienę, unikać wspólnego korzystania z ręczników i innych przedmiotów osobistego użytku.
Wzmacnianie ogólnej odporności organizmu jest również niezwykle ważne. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie przewlekłego stresu przyczyniają się do prawidłowego funkcjonowania układu immunologicznego. Osoby z obniżoną odpornością powinny zwracać szczególną uwagę na te aspekty profilaktyki. Dbając o skórę i zapobiegając jej uszkodzeniom, minimalizujemy ryzyko wniknięcia wirusa. Szybkie opatrywanie drobnych skaleczeń i otarć, a także odpowiednia pielęgnacja skóry, mogą stanowić dodatkową barierę ochronną.
Jakie są opcje leczenia kurzajek i kiedy zgłosić się do lekarza?
Leczenie kurzajek może być prowadzone na różne sposoby, w zależności od ich lokalizacji, wielkości, liczby oraz indywidualnej reakcji pacjenta. Należy pamiętać, że kurzajki są zmianami wirusowymi, a ich usunięcie zazwyczaj polega na zniszczeniu zainfekowanych komórek. Dostępne są metody farmakologiczne, zabiegowe oraz domowe sposoby, które mogą przynieść ulgę.
Do metod farmakologicznych należą preparaty dostępne bez recepty, takie jak maści, kremy czy lakiery zawierające substancje keratolityczne, na przykład kwas salicylowy lub mocznik. Działają one poprzez stopniowe rozmiękczanie i złuszczanie naskórka objętego brodawką. W aptekach dostępne są również specjalne plastry na kurzajki, które zawierają substancje aktywne i tworzą okluzyjne środowisko sprzyjające leczeniu. W przypadku trudniejszych do usunięcia zmian lub brodawek płciowych, lekarz może przepisać silniejsze preparaty na receptę, na przykład zawierające podofilotoksynę lub imikwimod, który stymuluje miejscową odpowiedź immunologiczną.
Metody zabiegowe są często stosowane w gabinetach lekarskich i polegają na mechanicznym lub fizycznym usunięciu kurzajki. Należą do nich: krioterapia (wymrażanie ciekłym azotem), elektrokoagulacja (wypalanie prądem), laseroterapia (usuwanie wiązką lasera) oraz łyżeczkowanie chirurgiczne. Każda z tych metod ma swoje wskazania, przeciwwskazania oraz potencjalne skutki uboczne, dlatego decyzja o wyborze konkretnej metody powinna być podjęta przez lekarza po dokładnej ocenie zmiany.
Kiedy należy zgłosić się do lekarza? Przede wszystkim, jeśli kurzajki są bardzo liczne, szybko się rozprzestrzeniają, są bolesne, krwawią lub zmieniają kolor. Szczególnie ważna jest konsultacja lekarska w przypadku pojawienia się brodawek w okolicach narządów płciowych, odbytu, na twarzy lub w miejscach, gdzie mogłyby ulec uszkodzeniu podczas codziennych czynności. Należy również skonsultować się z lekarzem, jeśli domowe metody leczenia okazują się nieskuteczne po kilku tygodniach stosowania, a także w przypadku, gdy pacjent ma osłabiony układ odpornościowy (np. z powodu choroby przewlekłej, przyjmowania leków immunosupresyjnych) lub jest w ciąży.
Domowe sposoby na kurzajki czy warto je stosować?
Wiele osób poszukuje domowych sposobów na pozbycie się kurzajek, często kierując się chęcią uniknięcia wizyty u lekarza lub kosztów leczenia. Chociaż niektóre metody mogą przynieść pożądane rezultaty, należy podchodzić do nich z pewną ostrożnością i świadomością potencjalnych ryzyk. Skuteczność domowych sposobów bywa zmienna i zależy od rodzaju kurzajki, jej wielkości, lokalizacji oraz indywidualnej odpowiedzi organizmu.
Jednym z popularnych domowych sposobów jest stosowanie kwasu salicylowego, który jest składnikiem wielu preparatów dostępnych bez recepty, ale można go również znaleźć w niektórych naturalnych produktach, np. w kwasach owocowych. Metoda polega na regularnym aplikowaniu preparatu zawierającego kwas salicylowy na kurzajkę, często w połączeniu z plastrowaniem, co ma na celu stopniowe rozmiękczanie i usuwanie zmienionej tkanki. Innym często polecanym środkiem jest ocet jabłkowy, który ma właściwości antyseptyczne i lekko kwasowe. Moczenie wacika w occie jabłkowym i przyłożenie go do kurzajki na noc, a następnie zabezpieczenie plastrem, jest jedną z metod. Należy jednak uważać, aby nie podrażnić otaczającej skóry, gdyż kwasowość octu może wywołać pieczenie i zaczerwienienie.
Czosnek, ze względu na swoje właściwości antywirusowe i antybakteryjne, również bywa stosowany jako środek do usuwania kurzajek. Polega to na przykład na przykładaniu rozgniecionej główki czosnku do brodawki na noc. Podobnie jak w przypadku octu, istnieje ryzyko podrażnienia skóry. Inne metody, takie jak oklejanie kurzajki taśmą klejącą, mają na celu niedotlenienie zmiany i wywołanie reakcji odpornościowej organizmu, ale ich skuteczność jest przedmiotem dyskusji. Niektóre źródła podają również metody związane z nacieraniem kurzajek sokiem z glistnika, jednak należy być bardzo ostrożnym, gdyż jest to roślina o silnym działaniu i może prowadzić do poparzeń.
Kluczowe jest, aby pamiętać, że domowe sposoby nie zawsze są skuteczne, a w niektórych przypadkach mogą prowadzić do powikłań, takich jak infekcje wtórne, blizny czy nawet rozprzestrzenienie się wirusa. Zawsze warto skonsultować się z lekarzem, jeśli kurzajka jest duża, bolesna, krwawi, zmienia wygląd, lub jeśli domowe metody nie przynoszą rezultatów po kilku tygodniach. W przypadku brodawek płciowych, domowe sposoby są absolutnie niewskazane, a konieczna jest pilna konsultacja lekarska.
Od czego się robią kurzajki na stopach i jak je leczyć?
Kurzajki na stopach, znane również jako brodawki podeszwowe, powstają z tej samej przyczyny co inne kurzajki – infekcji wirusem brodawczaka ludzkiego (HPV). Jednak ich lokalizacja na stopach, a także specyficzne warunki panujące na tej części ciała, wpływają na sposób ich rozwoju i leczenia. Stopy są obszarem szczególnie narażonym na działanie wirusa ze względu na częsty kontakt z podłogami w miejscach publicznych, takich jak baseny, siłownie, sauny czy szatnie. Wilgotne i ciepłe środowisko w butach dodatkowo sprzyja namnażaniu wirusa. Mikrourazy naskórka, które mogą powstać podczas chodzenia lub od noszenia niewygodnego obuwia, stanowią łatwe wejście dla wirusa.
Charakterystyczną cechą kurzajek podeszwowych jest to, że pod wpływem nacisku podczas chodzenia, często wrastają one do wnętrza skóry, zamiast rosnąć na zewnątrz. Może to prowadzić do powstawania bolesnych narośli, które utrudniają chodzenie. Powierzchnia brodawki podeszwowej bywa szorstka i nierówna, często z widocznymi czarnymi punktami, które są zakrzepłymi naczynkami krwionośnymi. Czasami brodawki mogą występować w skupiskach, tworząc tzw. mozaikowe brodawki, które są szczególnie trudne do leczenia.
Leczenie kurzajek na stopach może być wyzwaniem, ponieważ są one często głęboko osadzone i oporne na niektóre metody. Podobnie jak w przypadku innych kurzajek, dostępne są metody farmakologiczne, zabiegowe i domowe. Preparaty z kwasem salicylowym w formie plastrów lub płynów są często pierwszym wyborem, ponieważ pomagają rozmiękczyć i złuszczyć nadmiar naskórka, ułatwiając dostęp do wirusa. Należy stosować je regularnie, cierpliwie i konsekwentnie.
Metody zabiegowe, takie jak krioterapia (wymrażanie), laseroterapia czy elektrokoagulacja, są często bardzo skuteczne w leczeniu brodawek podeszwowych, zwłaszcza tych opornych na leczenie farmakologiczne. Lekarz może również zastosować miejscowe środki o silniejszym działaniu, takie jak podofilotoksyna czy preparaty zawierające kwasy o wyższym stężeniu. Należy pamiętać, że leczenie kurzajek na stopach może wymagać czasu i cierpliwości, a nawroty są możliwe. Ważne jest również dbanie o higienę stóp, noszenie przewiewnego obuwia i unikanie chodzenia boso w miejscach publicznych, aby zapobiegać ponownemu zakażeniu lub rozprzestrzenieniu się wirusa.
Kiedy kurzajka jest objawem poważniejszego problemu zdrowotnego?
Choć większość kurzajek jest łagodnymi zmianami skórnymi wywołanymi przez wirusa HPV i zazwyczaj nie stanowi powodu do niepokoju, w pewnych sytuacjach ich pojawienie się może być sygnałem wskazującym na poważniejszy problem zdrowotny. Kluczowe jest obserwowanie zmian i zwracanie uwagi na ich cechy, a także kontekst, w jakim się pojawiają.
Najważniejszym czynnikiem ryzyka jest obecność kurzajek u osób z obniżoną odpornością. Dotyczy to pacjentów po przeszczepach narządów, osób zakażonych wirusem HIV, pacjentów z chorobami nowotworowymi poddawanych chemioterapii, a także osób z niektórymi chorobami autoimmunologicznymi lub przyjmujących leki immunosupresyjne. U tych osób wirus HPV może być bardziej agresywny, a kurzajki mogą być liczne, rozległe i trudne do leczenia. Co więcej, u osób z obniżoną odpornością niektóre typy wirusa HPV, które są zazwyczaj związane z łagodnymi brodawkami, mogą mieć potencjał onkogenny i zwiększać ryzyko rozwoju nowotworów skóry, w tym raka kolczystokomórkowego.
Szczególną uwagę należy zwrócić na kurzajki, które szybko rosną, zmieniają kolor, kształt, krwawią, są bolesne, swędzą lub tworzą owrzodzenia. Takie zmiany mogą sugerować transformację nowotworową lub inną, rzadszą chorobę skóry. Dotyczy to zwłaszcza brodawek, które pojawiają się nagle w dużej liczbie lub mają nietypowy wygląd. W przypadku brodawek płciowych, które mogą być wywołane przez typy HPV o wysokim potencjale onkogennym, konieczna jest konsultacja lekarska, ponieważ mogą one zwiększać ryzyko rozwoju raka szyjki macicy, prącia, odbytu czy gardła. Regularne badania cytologiczne i ginekologiczne są kluczowe dla kobiet w profilaktyce raka szyjki macicy.
Jeśli kurzajki pojawiają się w nietypowych miejscach, np. na błonach śluzowych jamy ustnej czy gardła, również należy skonsultować się z lekarzem, gdyż może to być związane z innymi typami wirusa HPV lub wymagać specjalistycznej diagnostyki. W przypadku wątpliwości co do charakteru zmiany skórnej, zawsze najlepiej jest zasięgnąć porady lekarza dermatologa, który będzie w stanie postawić właściwą diagnozę i zalecić odpowiednie postępowanie.
